Volkskrankheit Parodontitis: Alarm im Körper
Parodontitis kann heutzutage durchaus als Volkskrankheit bezeichnet werden. Die Entzündung des Zahnhalteapparats zählt weltweit zu den häufigsten chronischen Erkrankungen. Unbehandelt triggert sie Entzündungsprozesse im Körper und gilt als Risikofaktor für viele chronische Erkrankungen.

Allein in Deutschland sind rund zwanzig Millionen Menschen von einer leichten bis mittelschweren Parodontitis betroffen, etwa zehn Millionen sind sogar an einer schweren Parodontitis erkrankt. Die primäre Ursache liegt in der Fehlbesiedlung des Zahnbelags (Plaque, Biofilm) durch sogenannte parodontalpathogene Bakterien.
Mundflora aus der Balance
In unserer Mundhöhle befinden sich ungefähr 700 verschiedene Bakterienarten. Mit den meisten dieser Mikroorganismen leben wir in einer Symbiose. Sie sind aktiver Teil unseres Mikrobioms im Mund. Wenn sich das bakterielle Gleichgewicht verschiebt und die krankmachenden Bakterien im Biofilm überwiegen, es also zu einer Dysbiose kommt, reagiert das Gewebe mit einer Entzündung (siehe Abb. 1).
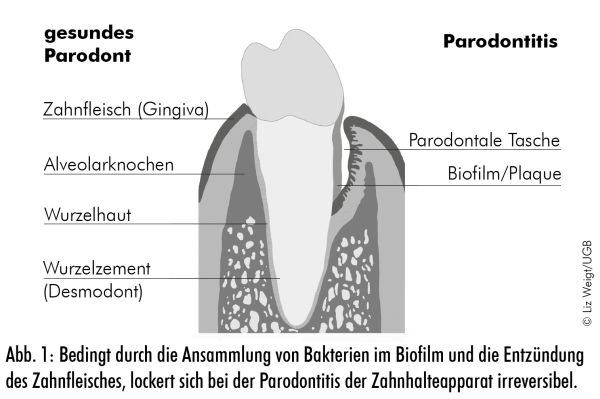
Vorstufe der Parodontitis ist eine Entzündung des Zahnfleisches, die sogenannte Gingivitis. Ursache ist immer die Ansammlung von Bakterien in Form von Zahnbelägen. Ohne bakterielle Beläge entsteht weder eine Gingivitis noch eine Parodontitis. Bei einer Parodontitis ändert sich das Spektrum von überwiegend physiologischen zu parodonthalpathogenen Keimen, von grampositiven aeroben zu gramnegativen anaeroben Mikroorganismen. Dabei sind die stark pathogenen Bakterien wie Porphyromonas gingivalis, Tannerella forsythia, Treponema denticola und Aggretibacter actinomycetemcomitans für einen rasch fortschreitenden Abbau von Knochen- und Weichgewebe verantwortlich.
Rechtzeitig einschreiten
Das Entzündungsgeschehen macht sich zunächst als Zahnfleischentzündung bemerkbar. Sie geht mit einer Schwellung und Rötung sowie Zahnfleischbluten einher. In diesem Stadium ist die Erkrankung bei entsprechender Behandlung noch vollständig reversibel. Studien haben gezeigt, dass die gingivale Entzündung in engem Zusammenhang mit dem Konsum von Zucker und einem hohen Blutzuckerspiegel steht, auch wenn noch kein Typ-2-Diabetes nachweisbar ist. Geht die Entzündung auf den Zahnhalteapparat (Parodont) über, kommt es zur Bildung von Knochentaschen mit zum Teil massivem Knochenabbau. Ab diesem Stadium ist keine Ausheilung zum ursprünglichen gesunden Zustand mehr möglich. Bleibt eine Parodontitis unbehandelt, führt die Erkrankung zur Lockerung und letztendlich zum Verlust von Zähnen. Das verschlechtert nicht nur die Ästhetik, sondern hat auch großen Einfluss auf die Kaufunktion und die Lebensqualität der Betroffenen.
Entstehung und Verlauf der Parodontitis sind ein multifaktorielles Geschehen. Hier spielen sowohl genetische als auch verhaltensbedingte Faktoren und chronische Erkrankungen eine Rolle. Ernährung, Alkohol, Rauchen sowie Stress und Mundhygiene beeinflussen das Risiko. Auch systemische Erkrankungen wie Diabetes, starkes Übergewicht, Osteoporose, rheumatoide Arthritis oder chronische Darmerkrankungen fördern die Entzündung des Zahnhalteapparats. Ihrerseits erhöht die Parodontitis das Risiko für die Entstehung von Diabetes mellitus, Autoimmun- und koronaren Herzerkrankungen, Depressionen, chronischer Lungenentzündung oder auch Morbus Alzheimer.
Wirkung auf den Körper
Forschende berichten von verschiedenen Mechanismen, die den systemischen Einfluss der Parodontitis erklären. Zum einen können sich parodontalpathogene Keime über den Blutkreislauf im ganzen Körper verteilen (Bakteriämie). Anaerobe Bakterien bilden zudem Entzündungsmediatoren wie Lipopolysaccharide (LPS), die systemische Entzündungsreaktionen auslösen können. Ebenso können durch Verschlucken oder Einatmen pathogene Keime in den Organismus gelangen. Das Risiko, an Parodontitis zu erkranken, ist individuell verschieden. Tabakkonsum, unzureichende Mundhygiene und Diabetes mellitus gehören zu den Hauptrisikofaktoren. Tabakkonsum beeinträchtigt die Infektabwehr, schränkt die Antikörperbildung ein und führt zu einem Anstieg entzündungsfördernder (proinflammatorischer) Mediatoren. Raucher:innen haben – je nachdem, wie viel sie rauchen – ein bis zu fünfzehnmal höheres Risiko als Nichtraucher:innen. Zudem sprechen sie schlechter auf die Behandlung an. Die Ursache liegt vor allem in der vom Nikotin herbeigeführten Verengung der kleinen Blutgefäße des Zahnhalteapparats. So können die Immunzellen nicht mehr in vollem Umfang auf die bakterielle Invasion reagieren. Durch den Tabakkonsum wird außerdem eines der ersten Symptome der Gingivitis, nämlich das Zahnfleischbluten, reduziert. Das bedeutet, dass die Erkrankung oft erst verzögert erkannt und zu spät behandelt wird.
Das diabolische Duo
Diabetiker:innen (Typ 1 + 2) haben ein dreifach höheres Risiko, an Parodontitis zu erkranken als Nicht-Betroffene. Bei ihnen ist die Parodontitis stärker ausgeprägt und schreitet schneller voran. Einerseits beeinflusst der Diabetes die Parodontitis, andererseits begünstigt die Parodontitis den Typ-2-Diabetes. Das heißt, wir haben es hier mit einem bidirektionalen kausalen Zusammenhang zu tun. Daher werden diese beiden Erkrankungen von einigen Autor:innen auch als „diabolisches Duo“ bezeichnet. Da sich laut WHO die Zahl der Menschen mit Diabetes mellitus weltweit auf 643 Millionen im Jahr 2030 erhöhen wird, ist auch damit zu rechnen, dass die Anzahl der an Parodontitis erkrankten Menschen weiter steigen wird.
In beiden Fällen finden sich Parallelen bei den Risikofaktoren: Stress, hoher Zuckerkonsum, Adipositas, Alkohol, aber auch eine genetische Disposition. Die bakteriellen Toxine der in den Zahnbelägen befindlichen pathogenen Bakterien sind für eine massive Entzündung verantwortlich. So kommt es zu einer vermehrten Produktion von entzündungsfördernden Zytokinen durch körpereigene Abwehrzellen. So konnten bei Patient:innen mit Parodontitis wesentlich höhere Entzündungsindikatoren von Leukozyten und C-reaktivem Protein (CRP) gemessen werden als bei parodontal Gesunden. Über die Blutbahn gelangen diese Zytokine in alle Bereiche des Körpers. Die Entzündungsmoleküle, die in erhöhter Konzentration zirkulieren, binden sich vermehrt an Insulinrezeptoren. Dadurch stören sie den Abbau der Glucose und lassen den Blutzuckerspiegel ansteigen.
Risiko für Diabetes
Langfristig entwickelt sich daraus zunächst eine Insulinresistenz, die bei weiterem Fortschreiten in einen manifesten Diabetes mündet. Im Rahmen einer schweren Parodontitis können sich die langfristigen Blutzuckerwerte (HbA1c-Werte) verschlechtern und daher das Risiko für Diabetes weiter erheblich steigern. Es konnte allerdings gezeigt werden, dass durch eine effektive Therapie der Parodontitis bei Diabetiker:innen nicht nur die Blutzuckerwerte und Entzündungsfaktoren sinken, sondern es auch zu einer Verbesserung der Insulinsensitivität kommt. Allerdings treten bei Diabetiker:innen mit einer schweren Parodontitis häufiger Diabeteskomplikationen auf und die Wahrscheinlichkeit für eine diabetische Nieren- und koronare Herzkrankheit ist erhöht.
Wie bereits erwähnt, hat der Diabetes auch Einfluss auf den Verlauf der Parodontitis. Denn ein langfristig erhöhter Blutzuckerspiegel kann die Blutgefäße schädigen und somit im Mund zu einer schlechteren Durchblutung führen. Der Zahnhalteapparat wird demzufolge anfälliger für Infektionen. Infolge der erhöhten Blutzuckerspiegel bei Diabetes wird die Funktion der Immunzellen wie Monozyten, neutrophile Granulozyten und T-Zellen durch proinflammatorische Zytokine gestört.
Im Verlauf eines Diabetes kommt es zusätzlich zu einer verstärkten Glykierung von Proteinen und zur Bildung sogenannter Advanced Glycated Endproducts (AGEs), die auch im Zahnhalteapparat nachweisbar sind. Diese Moleküle lagern sich in den parodontalen Geweben ab und verstärken die Entzündung sowie den Abbau des Alveolarknochens. Des Weiteren können AGEs die Regenerations- und Wundheilungsprozesse erschweren.
Wechselseitiger Einfluss
Als Fazit lässt sich festhalten: Diabetes verschlimmert die Parodontitis und beschleunigt deren Verlauf. Allerdings spricht ein gut eingestellter Diabetes gut auf die Parodontitistherapie an. Andersherum kann eine effektive Parodontitistherapie die Blutzucker- und den HbA1c-Wert bei Menschen mit Diabetes.
Neben den bereits genannten Erkrankungen im Organismus, die durch eine Entzündung des Zahnhalteapparats gefördert werden, besteht für betroffene Schwangere ein erhöhtes Risiko für eine Frühgeburt und ein geringeres Geburtsgewicht ihrer Kinder. Betrachten wir die weitreichenden Folgen, die eine schwere Parodontitis nach sich ziehen kann, wird es offensichtlich, wie wichtig eine interdisziplinäre Zusammenarbeit zwischen Zahn- und Allgemeinmedizin ist.
Vernetzte Versorgung
Am Universitätsklinikum Heidelberg wurde 2022 das Projekt „Digital Integrierte Versorgung von Diabetes mellitus Typ 2 und Parodontitis“, kurz DigIn2Perio, ins Leben gerufen. Ziel ist, durch eine digitale Vernetzung von haus- und zahnärztlichen Praxen eine bessere Versorgung der Patient:innen zu erreichen. Die Hausärzt:innen prüfen, ob bei Patient:innen mit Typ-2-Diabetes ein Verdacht auf Parodontitis besteht. Die Zahnarztpraxen testen ihrerseits Patient:innen mit Parodontitis auf ein erhöhtes Diabetesrisiko. Anschließend werden die Daten digital abgeglichen. Wenn sich dabei Schnittstellen ergeben, wird die Überweisung zur Parodontitis- oder Diabetes-Versorgung in die Wege geleitet. 400 Praxen in Baden-Württemberg und Nordrhein-Westfalen sind an diesem Projekt beteiligt.
Am besten vorbeugen
Laut der Deutschen Gesellschaft für Parodontologie sind „die individuelle Mundhygiene und Rauchen die am stärksten beeinflussbaren Risikofaktoren für Parodontitis.“ Das heißt, dass die Entfernung des bakteriellen Zahnbelages zwei Mal täglich mit einer Putzdauer von zwei Minuten erfolgen soll. Ergänzend dazu empfiehlt es sich, einmal täglich die Reinigung der Zahnzwischenräume mit den entsprechenden Hilfsmitteln wie Zahnseide und Zahnzwischenraumbürsten vorzunehmen.
Auch über die Ernährung lässt sich die Parodontitis effektiv vorbeugen. Empfehlenswert ist eine pflanzenbasierte Vollwertkost unter besonderer Berücksichtigung von Vitamin D zum Erhalt und Aufbau der Knochensubstanz. Ebenso ist auf eine ausreichende Versorgung mit Omega-3-Fettsäuren zu achten, die vor allem Leinöl oder auch Walnuss-, Raps- oder Hanföl liefern. Omega-6-Fettsäuren, gesättigte Fette und Transfette sind dagegen eher zu meiden, da diese eine entzündungsfördernde Wirkung haben und dadurch den Abbau des Alveolarknochens fördern. Die ausreichende Aufnahme von Vitamin C in Form von frischem Gemüse und Obst ist wegen seiner entzündungshemmenden Wirkung ebenfalls empfehlenswert.
Natürliche Nährstoffe
Günstig, weil entzündungshemmend, sind zudem verschiedene sekundäre Pflanzenstoffe. Dazu zählen zum Beispiel Flavonoide in Kurkuma und grünem Tee, Sulfide in Zwiebelgewächsen und Kohlgemüse oder Monoterpene in Zitrusfrüchten und Koriander. Am besten ist es, diese Nährstoffe im natürlichen Verbund von Lebensmitteln aufzunehmen, teure Nahrungsergänzungen sind in der Regel nicht notwendig. Der Konsum von Zucker, besonders zuckerhaltigen Getränken, sollte so weit wie möglich vermieden werden.
Diese individuellen Maßnahmen sind zusammen mit regelmäßigen zahnärztlichen Kontrollen und einer professionellen Zahnreinigung die beste Möglichkeit zur Vorbeugung. Sie tragen nicht nur zum Erhalt der Zahn- und Mundgesundheit bei, sondern sorgen auch für Wohlbefinden und Gesundheit des ganzen Körpers.
Bild © Serezniy/depositohotos.com
Stichworte: Parodontitis, Zahngesundheit, Zahnfleischentzündungen, stille Entzündung, Ernährung
 Den vollständigen Beitrag lesen Sie in:
Den vollständigen Beitrag lesen Sie in: UGBforum 3/2024
Rundum zahngesund
Heft kaufen




